Informez vos patients ! Trop peu sont au courant
Un bref rappel d’histoire et enjeux actuels :
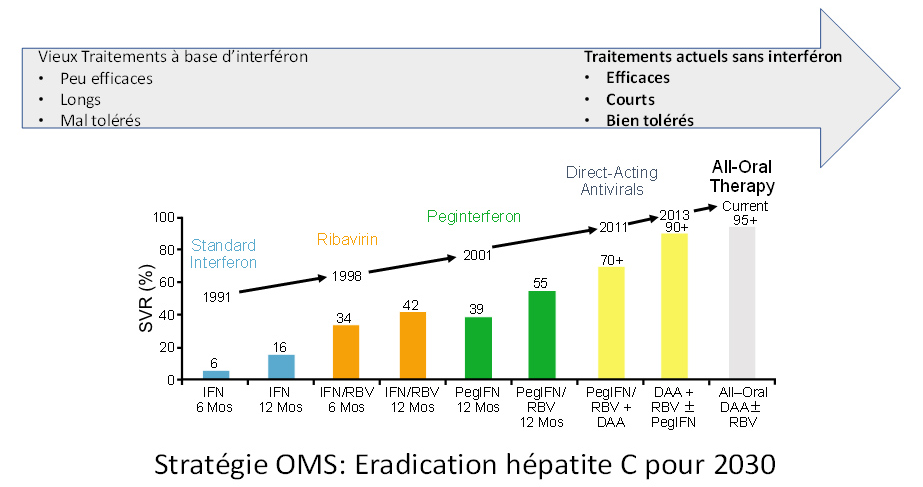
Peu de domaines en médecine ont connu des progrès si importants si rapidement ! En matière d’hépatite C on se souvient du temps de l’interféron qui associé à la Ribavirine étaient très mal supportés par les patients avec de nombreux effets secondaires et peu efficaces.
Par ailleurs du temps de l’interféron, on ne traitait pas tout le monde. En particulier on ne traitait pas les consommateurs actifs, ni les patients fragiles sur le plan psychique. Heureusement ce temps est révolu et avec les nouveaux traitements tout le monde devrait avoir accès au traitement et pouvoir guérir de cette maladie.
L’avènement des antiviraux à action directe (AAD) contre l’hépatite C constitue donc une révolution thérapeutique majeure qui permet d’envisager à moyen terme l’éradication du virus de l’hépatite C.
C’est l’objectif fixé par l’Organisation Mondiale de la Santé (OMS) d’ici 2030.
Pour y parvenir l’un des points clés consiste à traiter les usagers de drogues, très concernés par cette infection.
Traiter l’hépatite C est donc une question scientifiquement et médicalement résolue. Pourtant, les usagers de drogue mais également d’autres publics précarisés et les détenus ne bénéficient encore que trop peu de ces avancées thérapeutiques.
Nous sommes en effet confrontés au phénomène de « cascade de soins », avec trop peu de d’usagers informés des immenses progrès, trop peu d’usagers qui se font dépister et la perte de patients à chaque étape entre le dépistage et la mise sous traitement.
L’un des principaux défis à relever est donc de repenser le système de soins afin de l’adapter aux publics marginaux précarisés.
L’approche « outreach » qui consiste à proposer des dispositifs de soins en dehors de l’hôpital, dans les lieux où se trouvent les patients est une approche à promouvoir.
L’approche « Test and Treat » (dépister et traiter) bien connue des infectiologues est en train de s’imposer pour l’hépatite C. Depuis Janvier 2019, en Belgique, tous les patients peuvent avoir accès aux traitements anti viraux avec une prise en charge par la mutuelle et ce quelque soit la gravité de la maladie du foie.
Les travailleurs de premières lignes ont donc un rôle décisif à jouer auprès des publics précarisés, en marge du parcours de soins classique. Il y a un véritable enjeu à informer davantage et à proposer beaucoup plus le dépistage.
Un autre défi sera de limiter les réinfections après traitement. Afin d’y parvenir, il est démontré que c’est l’approche combinée de traitement comme prévention et le renforcement des dispositifs de Réduction des risques qui permettra de minimiser les risques de réinfections virales.
Qu’est-ce que l’hépatite C ?
L’hépatite C est une infection du foie qui est causée par le virus de l’hépatite C.
Après un contact avec le virus de l’hépatite C, environ une personne sur quatre se débarrasse toute seule de l’hépatite C alors que les autres passent au stade de l’hépatite C chronique. C’est le gros problème de l’hépatite C : la majorité des gens qui rencontrent le virus de l’hépatite C vont développer une maladie chronique du foie.
Le risque de cette maladie est qu’au fil du temps, le virus cause de l’inflammation et détruit les cellules saines du foie, de sorte que celles-ci sont remplacées par du tissu cicatriciel. Cela se produit au cours d’un processus appelé fibrose. La fibrose n’est pas bonne pour le fonctionnement du foie.
Avec le temps, si le virus n’est pas traité, le tissu cicatriciel s’étend à d’autres parties du foie jusqu’à ce qu’il envahisse presque l’organe entier ; on appelle cela la cirrhose.
Il n’existe aucun vaccin contre l’hépatite C.
Quels sont les symptômes liés à l’hépatite et les risques de l’hépatite C ?
La grande majorité des personnes atteintes d’hépatite C ne présentent aucun signe ou symptôme. Elles peuvent avoir l’hépatite C pendant de nombreuses années avant que des signes ou symptômes ne se manifestent et pourtant pendant ce temps-là le virus abime le foie. Le risque est de développer une cirrhose du foie de façon tout à fait silencieuse. Les risques de la cirrhose sont entre autres le cancer du foie, les hémorragies internes, les infections, les troubles de conscience etc.
La seule façon de savoir si une personne a l’hépatite C est de lui proposer le dépistage. C’est rarement les usagers qui demandent le dépistage puisqu’ils ne ressentent aucun symptôme et qu’en plus cette maladie a été longtemps stigmatisée. Il nous revient donc à nous, professionnels d’informer les usagers et de proposer le dépistage en étant proactif.
Toute personne à risque devrait se voir proposer le dépistage. Dans le secteur des assuétudes ou de la santé mentale l’hépatite C concerne un grand nombre de patients.
Quel bilan médical doit on faire avant de débuter le traitement antiviral ?
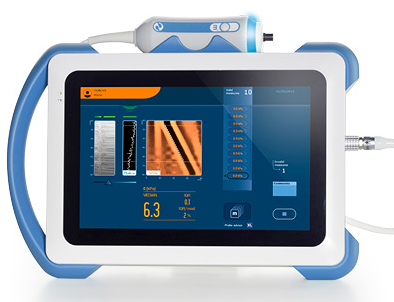 Aujourd’hui le bilan médical à faire avant de débuter un traitement est simple et non douloureux.
Aujourd’hui le bilan médical à faire avant de débuter un traitement est simple et non douloureux.
Il consiste en une prise de sang, un fibroscan et parfois une échographie. Aujourd’hui il n’y a donc plus besoin de faire de biopsie hépatique dans la très grande majorité des cas.
Qu’est ce que le fibroscan : C’est un examen qui ne fait pas mal qui permet d’estimer le degré de fibrose du foie.
Cela ressemble à une échographie, mais ce n’est pas tout à fait pareil : l’échographie étudie la forme du foie alors que le fibroscan s’intéresse à la consistance du foie.
Comment dépister ?
Le dépistage de l’hépatite C repose sur la recherche d’anticorps que l’organisme développe en cas de contact (=rencontre) avec le virus.
La recherche d’anticorps peut se faire de deux manières :
Soit par une prise de sang classique. La prise de sang sera envoyée en laboratoire et le résultat sera disponible en quelques jours. Cet examen s’appelle une sérologie.
Soit par la réalisation d’un test rapide d’orientation diagnostique (TRODs). Ces tests rapides consistent en une simple piqure au bout du doigt permettant le recueil d’une goutte de sang qui est ensuite appliquée sur un test qui peut être lu en vingt minutes. L’intérêt de ces tests est qu’ils sont très simples à faire, indolores et que le résultat est obtenu rapidement. Ils sont disponibles dans les structures de dépistage, dans la plupart des centres de prescription de traitements de substitution ou dans les comptoirs. N’hésitez pas à nous contacter si vous souhaitez des renseignements sur les lieux proposant des tests rapides.
Aujourd’hui la réalisation du dépistages rapide de l’hépatite C est un acte médical ou un acte confié. Ce qui limite la réalisation de ces tests par du personnel médical ou infirmier. Ceci est différent pour la réalisation des tests rapides VIH qui depuis Septembre 2018 peuvent étre réalisés par d’autres professionnels sous réserve de formation validante. (Arrété royal Septembre 2018)
Quelle que soit la méthode de dépistage choisie (prise de sang classique ou test rapide), si on détecte la présence d’anticorps dans le sang, cela signifie que la personne testée a été en contact avec le virus de l’hépatite C.
Cela ne veut pas forcément dire qu’elle est malade, car environ une personne sur quatre guérit spontanément.
Pour différencier ceux qui sont guéris de ceux qui sont malades, il faudra faire une prise de sang pour rechercher directement la présence du virus. Ceci est réalisée par une technique appelée PCR. Cela permettra de différencier ceux qui ont guéri naturellement (dans ce cas on ne retrouvera pas le virus) et ceux qui sont encore infectés par l’hépatite C (on retrouvera alors le virus dans le sang) et qui nécessitent un traitement.
Les traitements anti viraux :
Aujourd’hui les traitements anti viraux à action directe sont extrêmement efficaces et très bien supportés. Cela n’a plus rien à voir avec les vieux médicaments à base d’interféron qui étaient très mal supportés, peu efficaces et longs.
Aujourd’hui ce sont des comprimés (1 ou 3 comprimés selon les molécules) à prendre tous les jours en une fois pendant 8 semaines (2mois) ou 12 semaines (3 mois) selon les molécules.
Il sont très efficaces : permettent de guérir de la maladie dans plus de 95% des cas.
Ils sont très bien supportés : les patients rapportent très peu d’effets secondaires pendant la durée du traitement.
Ils peuvent être prescrits à des consommateurs actifs ( de produits tels que l’héroïne ou la cocaine ou autre) mais aussi en cas de consommation d’alcool. Il faut cependant que la consommation ne mette pas en péril l’observance au traitement. Il faut donc parfois réfléchir avec les patients aux meilleures façons de les soutenir pendant le traitement afin qu’ils ne l’oublie pas et le prenne correctement. Mais les études ont montré que les usagers avaient une bonne observance au traitement.
Attention au risque de réinfection.
Meme après un traitement efficace qui a permis une guérison de l’hépatite C, on n’est jamais protégé contre une nouvelle infection par le virus de l’hépatite C.
C’est un peu comme la grippe : on a guéri de la grippe, ce n’est pas pour ça qu’on ne refera pas de grippe. Il est donc très important d’informer les usagers des risques de réinfection et de les informer des dispositifs de réduction des risques.